Եթե բժիշկը ուլտրաձայնի ժամանակ արգանդի խոռոչում հայտնաբերում է բեղմնավորված ձու, ապա կարող եք շնորհավորել կնոջը հղիության կապակցությամբ: Արգանդի խոռոչում այս գոյացությունը հղիության զարգացման առաջին և ամենակարևոր նշանն է։
Ձևավորումը պարունակում է սաղմը, ինչպես նաև ամնիոտիկ հեղուկը: Կախված կառուցվածքի ձևից, չափից և գտնվելու վայրից, բժիշկը որոշում է հղիության բնույթը:
Իմանալով իրենց հղիության մասին՝ շատ հետաքրքրասեր ապագա մայրեր սկսում են բժշկին հարցեր տալ այն մասին, թե ինչպես և որ փուլում է տեսանելի բեղմնավորված ձվաբջիջը և ինչպիսին է այն: Մենք կփորձենք պատասխանել դրանց։
Բեղմնավորված ձվաբջիջը, որի տրամագիծը շատ փոքր է հղիության առաջին օրերին, կարելի է տեսնել բաց թողնված դաշտանից հետո երկու-երեք շաբաթվա ընթացքում: Ձևավորված կառուցվածքը շատ դեպքերում գտնվում է արգանդի խոռոչի վերին մասում, ունի մուգ (մոխրագույն) երանգ և կլոր կամ օվալաձև ձև։ Սաղմն այս պահին դեռևս մանրադիտակային է չափերով, ուստի այն չի հայտնաբերվում:
Մշակում և կառուցվածք
Բեղմնավորված ձվի աճը սկսվում է բեղմնավորման պահից։ Բեղմնավորված ձվաբջիջը սկսում է շարժվել արգանդափողով, որի ընթացքում տեղի է ունենում բջիջների մասնատում։ Ճանապարհ անցնելով դեպի արգանդ՝ բեղմնավորված, մանրացված ձվաբջիջը սննդարար նյութերի և թթվածնի կարիք ունի, ուստի մեկ շաբաթ անց վերևում սկսում է ձևավորվել խորիոն, որը հետագայում վերածվում է:
Խորիոնի մակերեսը ունի վիլլեր, որոնք օգնում են գոյացությանը կցել արգանդին։ Հետագայում այս վիլլիները պարունակվում են միայն արգանդի պատի մեջ գոյացության իմպլանտացիայի վայրում: Կառուցվածքի մնացած մասը կորցնում է մուրճը և մնում հարթ: Խորիոնը ապահովում է պտղի բոլոր կենսական գործառույթները, որոնցից մեկը պաշտպանությունն է վարակներից։
7 մմ-ից պակաս արժեքը ցույց է տալիս հինգերորդ շաբաթվա կեսը: Սա ամենակարևոր ժամանակաշրջաններից մեկն է, երբ տեղի է ունենում արյան անոթների, սրտի և նյարդային համակարգի ակտիվ ձևավորում։ Սաղմի չափը սովորաբար 2 մմ է։
Երբ ուլտրաձայնը ցույց է տալիս 10 մմ չափսով բեղմնավորված ձու, դա ցույց է տալիս, որ սիրտն ու արյան անոթներն արդեն լիովին ձևավորված են, և սաղմն ունի նյարդային խողովակ, որի վերջում մի փոքր խտանում է (ապագա ուղեղը):
6 մանկաբարձական շաբաթը պատկերացնում է 12 մմ արժեքը: Մանկաբարձական 6-րդ շաբաթում բեղմնավորված ձվաբջիջը ունի 12 մմ չափսեր, ունի գնդաձև տեսք, սաղմը նման է սպիտակ շերտի՝ մոտ 5-6 մմ երկարությամբ։ Այս պահին սրտի հաճախությունը րոպեում 110-130 է: Եթե վեցերորդ շաբաթվա ընթացքում որևէ աննորմալություն է հայտնաբերվում, խորհուրդ է տրվում մեկ շաբաթ անց կրկնել հետազոտությունը:

Իրավիճակը շտկելու համար բժիշկները հեռացնում են այն, որից հետո ձուն ընդունում է ճիշտ ձևը։ Ինչ տեսք ունի բեղմնավորված ձվաբջիջը վիժման ժամանակ, կախված է հղիության ժամկետից: 1-2 շաբաթվա ընթացքում վիժումը կարող է նմանվել դաշտանային արյունահոսության: Հետագա փուլերում գոյացությունը նման է արյան մակարդուկի: Եթե վիժում է տեղի ունենում 7-9 շաբաթվա ընթացքում, կինը կարող է հայտնաբերել պտղի հյուսվածքի կտորներ:
Եթե կառույցն ունի օվալաձև և միևնույն ժամանակ հարթ ձև, դա կարող է նաև ցույց տալ. Այնուամենայնիվ, ցավի և այլ հիվանդությունների բացակայության դեպքում իմաստ ունի շարունակել հղիության մոնիտորինգը: Կրկնվող հետազոտությունը թույլ կտա բժշկին ճիշտ եզրակացություն անել։
Սխալ գտնվելու վայրը
Հղիության ցածր պարկը չի վկայում լուրջ պաթոլոգիայի մասին, բայց պահանջում է ավելի ուշադիր մոնիտորինգ հղիության ընթացքում: Եթե գոյացությունը շատ մոտ է արգանդի պարանոցին, ապա կարող է առաջանալ արգանդի վզիկի հղիություն, որը կարող է հանգեցնել արգանդի հեռացմանը:
Դատարկ բեղմնավորված ձու
Երբ դուք կարող եք հայտնաբերել դատարկ բեղմնավորված ձու, երբ խոռոչը պարունակում է միայն հեղուկ կամ արյան թրոմբ:
Ուլտրաձայնի տեսակները. Ի՞նչ են SVD-ն և KTR-ը:
Ձվաբջիջի պարամետրերը որոշելու համար կատարվում են տարբեր տեսակի ուլտրաձայնային հետազոտություններ.
- Տրանսաբդոմինալ - հետազոտությունը կատարվում է որովայնի արտաքին պատի միջոցով:
- Տրանսվագինալ – հետազոտությունն իրականացվում է հեշտոցի միջոցով։
ՏԱ հետազոտությամբ հնարավոր է գոյացության հստակ նույնականացում՝ սկսած 5-րդ մանկաբարձական շաբաթից։ Այս պահին բեղմնավորված ձվի չափը 5-8 մմ է: Օգտագործելով հետազոտության երկրորդ մեթոդը, դուք կարող եք որոշել բեղմնավորված ձվի չափը բաց թողնված դաշտանի 3-6-րդ օրը, որը հղիության 4-5 շաբաթն է:
Սաղմը պատկերացվում է հղիության 5-րդ շաբաթից սկսած հեռուստատեսային հետազոտության ժամանակ, իսկ ՏԱ-ի ժամանակ՝ 6-րդ շաբաթից՝ գծային գոյացության տեսքով։
Ձևավորման և սաղմի չափն ու աճը գնահատելու համար օգտագործվում են հետևյալ ցուցանիշները.
- SVD-ն բեղմնավորված ձվի միջին ներքին տրամագիծն է:
- KTP - սաղմի/պտղի կոկսիգալ-պարիետալ չափը:
SVD-ն ցույց է տալիս բեղմնավորված ձվի չափը ըստ շաբաթվա և չափվում է միլիմետրերով: Այսպիսով, բեղմնավորված ձվի չափի ցուցանիշը հղիության շաբաթների ընթացքում անընդհատ տատանվում է CTE ցուցանիշը հուսալի հղիության ժամկետը որոշելու համար.
Այս ուսումնասիրության մեջ սխալը կարող է լինել երեք օր վեր կամ վար: Հիմնականում ուսումնասիրությունն իրականացվում է մինչև 12 շաբաթական հղիության:
Բեղմնավորված ձվի չափը օգնում է արագ որոշել, թե որքան հեռու է հղիությունը և ինչպես է պտուղը զարգանում արգանդում:
Զարգացման առաջին երեք ամիսները ամենակարևորն են, քանի որ հենց այս ընթացքում է, որ ապագա երեխայի բոլոր օրգաններն ու համակարգերը ակտիվորեն զարգանում են: Համապատասխանաբար, կարևոր է ժամանակին անցնել պլանային ուլտրաձայնային հետազոտություն, որն օգնում է բացահայտել հնարավոր շեղումները և իրականացնել ներկա իրավիճակի օպտիմալ շտկում։
Օգտակար տեսանյութ հղիության վաղ շրջանում ուլտրաձայնի մասին
Պատասխանել
Ներկայումս հղիության առաջին կասկածի դեպքում, մեզի մեջ hCG-ի առկայության դեղատնային թեստից անմիջապես հետո, կանայք շտապում են ուլտրաձայնային հետազոտություն անցնել, որպեսզի բժիշկը հաստատի զարգացող հղիության նշանները:
Հնարավո՞ր է արդյոք միշտ որոշել հղիության առկայությունը, սահմանել հղիության տարիքը և հայտնաբերել պտղի զարգացման շեղումները վաղ փուլերում:
Հղիության առկայությունը և տևողությունը որոշելու համար բժիշկ. Այս մուտքը թույլ է տալիս ավելի լավ ուսումնասիրել արգանդի խոռոչը, ավելի հուսալիորեն չափել չափերը և գնահատել բեղմնավորված ձվի կառուցվածքը: Բացի բեղմնավորված ձվաբջիջը պատկերացնելուց, բժիշկը պետք է գնահատի կնոջ վերարտադրողական համակարգի բոլոր ներքին օրգանները՝ արգանդը, արգանդի վզիկը, ձվարանները և միզապարկը:
Նիհար կանանց մոտ բեղմնավորված ձվաբջիջը երբեմն տեսանելի է առաջին շաբաթներին:

Հղիության 11-12 շաբաթականից սկսած՝ պտղի կառուցվածքը, հղիության տարիքը և նորմալ զարգացման նշանները սովորաբար գնահատվում են տրանսաբդոմինալ ուլտրաձայնի միջոցով։
Ինչպե՞ս կարող եք որոշել հղիության տարիքը՝ օգտագործելով էխոգրաֆիկ հետազոտություն:
Հղիության տարիքը որոշվում է բեղմնավորված ձվի տրամագծով: Դա անելու համար բժիշկը չափում է պտղի ձվի տրամագիծը նրա ներքին ուրվագծի երկայնքով 3 փոխադարձ ուղղահայաց հարթություններում:

Հետո հատուկ աղյուսակի միջոցով հաշվում է, թե քանի օր ու շաբաթ է հղիության տարիքը։
Հղիության լրիվ 7-ից 14-րդ շաբաթից սկսած, երբ արդեն հայտնվում է սաղմը, ժամկետը սահմանվում է։ Դա անելու համար սաղմի կամ պտղի պատկերը ցուցադրվում է երկայնքով և չափվում է նրա պսակից մինչև պոչամբարի երկարությունը:

Կոկսիգիալ-պարիետալ չափի (CPR) նորմալ արժեքները կախված հղիության տարիքից (ամբողջական շաբաթ + օրեր), տվյալները միլիմետրերով, ստորին սահմանը 5-րդ տոկոսն է, վերին սահմանը 95-րդ տոկոսն է:
Այնուհետեւ աղյուսակում տեսանելի է նաեւ համապատասխան ժամկետը։ Հաճախ ստանդարտները անմիջապես պահվում են ուլտրաձայնային սարքի հիշողության մեջ, իսկ հետո չափումից անմիջապես հետո էկրանին ցույց կտա հղիության տարիքը։
Բացի այդ, հղիության տարիքը որոշելիս բժիշկը գնահատում է ոչ միայն չափերը, այլև բեղմնավորված ձվի կամ սաղմի նորմալ հասունացման նշանները։
Զարգացման յուրաքանչյուր կոնկրետ փուլում նրա կառուցվածքում հայտնվում են նոր օրգաններ և կառուցվածքներ։ Իմանալով այս հատկանիշները՝ բժիշկը կարող է տեսնել, թե արդյոք պտղի զարգացումը համապատասխանում է տարիքային նորմերին։
Ուշացումից հետո ո՞ր օրը պետք է ուլտրաձայնային հետազոտություն անել:
Տրանսվագինալ ուլտրաձայնը ցույց կտա բեղմնավորված ձվաբջիջը արգանդի խոռոչում, երբ հղիության 4,5 - 5,0 շաբաթն է: Հարկ է նշել, որ բժիշկները հղիության տեւողությունը հաշվում են վերջին դաշտանի առաջին օրվանից։ Այսինքն, դուք չպետք է անմիջապես շտապեք ուլտրաձայնի, եթե դաշտանի ուշացումը 1 - 2 օր է: Էխոգրաֆիան միայն սպասվող դաշտանի օրվանից 3-5 օր ուշացումից հետո:
Ինչու ուլտրաձայնային բժիշկը կարող է չտեսնել սաղմը:
Շատ տարածված իրավիճակ է, երբ հղիության թեստը դրական է, և կինը գնում է ուլտրաձայնի նույն օրը, բայց արգանդի խոռոչում։ Ինչու՞ սա կարող է լինել:
Ձվաբջիջը բեղմնավորվում է արգանդափողերում գտնվող սերմնահեղուկով, իսկ բեղմնավորվածը մի քանի օրվա ընթացքում աստիճանաբար շարժվում է դրանց երկայնքով դեպի արգանդ: Վերջին դաշտանի առաջին օրվանից մոտ 4 շաբաթ հետո սաղմը հասնում է արգանդի խոռոչ և իմպլանտանտ է տեղադրվում էնդոմետրիում:
Որոշ կանանց մոտ օվուլյացիան և, համապատասխանաբար, բեղմնավորումը տեղի է ունենում ավելի ուշ, քան ցիկլի կեսը, ուստի սաղմը մի փոքր ուշ է հասնում արգանդի խոռոչին: Այս դեպքում Ուլտրաձայնային հետազոտությունը դեռ չի կարող տեսնել արգանդում բեղմնավորված ձվի նշանները, թեև հղիության թեստը դրական կլինի: Այս իրավիճակում բժիշկը 7-10 օրվա ընթացքում կրկնում է ուլտրաձայնային հետազոտություն:
Հաստատվել է, որ երբ արյան մեջ hCG-ի մակարդակը 1000-1200 IU/l-ից պակաս է։ Այն կարելի է տեսնել, երբ hCG-ն հասնում է 1500-2000 IU/L:
Մեկ այլ առանց այն էլ վտանգավոր իրավիճակ, որի պատճառով սաղմը կարող է չտեսանելի լինել, արտաարգանդային հղիությունն է։ Բեղմնավորված ձվաբջիջը կարող է տեղայնացվել խողովակներում և որովայնի խոռոչում։ Իսկ եթե դրա չափը փոքր է, բժիշկը չի կարողանա տեսնել այն ուլտրաձայնի միջոցով։
Ե՞րբ կարող եք տեսնել բեղմնավորված ձվաբջիջը:
Բեղմնավորումից մոտ մեկ շաբաթ անց սաղմը ներթափանցում է արգանդի խոռոչ և սկսում իմպլանտացիայի ենթարկվել իր լորձաթաղանթի՝ էնդոմետրիումի մեջ: Այս պահին բեղմնավորված ձվի չափը դեռ շատ փոքր է, և ուլտրաձայնային սկաների լուծումը թույլ չի տալիս բժշկին տեսնել սաղմի նշաններ: Բեղմնավորումից երկուսուկես շաբաթ անց, այսինքն՝ բժիշկը տրանսվագինալ ուլտրաձայնի միջոցով սկսում է տեսնել բեղմնավորված ձվաբջիջը արգանդի խոռոչում:
Բեղմնավորված ձվաբջիջը նման է կլորացված, անեխոիկ (սև) գոյացության՝ 1 մմ հաստությամբ վառ սպիտակավուն եզրով։ Ձևավորման տրամագիծը ինքնին 2 մմ է:
Միջին փորձառու բժիշկը կարող է առաջին անգամ տեսնել պտղի ձվաբջիջը միջին կարգի ուլտրաձայնային սկաների միջոցով՝ սկսած 4 շաբաթ 3 օր հղիությունից:
Ինչ ցուցանիշներ են օգտագործվում առաջին շաբաթներին չափելու համար:
Վաղ փուլերում, ինչպես նաև չափվում են արգանդի, ձվարանների և արգանդի վզիկի չափերը։
Հատուկ ցուցանիշները, որոնք պետք է որոշվեն առաջին եռամսյակում, հետևյալն են.
- ձվաբջջի տրամագիծը (4-ից 6 շաբաթ);
- coccyx - պարիետալ չափը (7-ից 14 շաբաթ);
- դեղնուցի պարկի տրամագիծը;
- ձվարանների մեջ դեղին մարմնի չափը.

Որո՞նք են բեղմնավորված ձվի անոմալիաները:
Հղիության առաջին շաբաթներին տարբեր պատճառներով կարող են առաջանալ շեղումներ, որոնք որոշ դեպքերում հանգեցնում են պտղի սպառնալիքի կամ մահվան։
Նման պաթոլոգիաների շարքում ուլտրաձայնային հետազոտության միջոցով կարելի է հայտնաբերել հետևյալը.
1. Կցվածության անոմալիա. Սովորաբար, հղիության բարենպաստ զարգացման համար սաղմը պետք է տեղադրվի արգանդի խոռոչի ստորին կամ միջին երրորդում: Եթե այն ամրացված է ստորին երրորդի կամ ներքին կոկորդի հատվածում, ապա վիժման վտանգը մեծ է։
2. Բեղմնավորված ձվի ձևի փոփոխություն: Սովորաբար այն ունի կլորացված կոնֆիգուրացիա: Ձգված ձևն ամենից հաճախ արգանդի տոնուսի բարձրացման հետևանք է, ինչպես նաև սպառնում է վիժմանը:

3. Ձվաբջջի վարակ. Այն դրսևորվում է իր ձևի վերածվելով կլոր և դրա խոռոչում կախոցի ի հայտ գալով։
4. Չզարգացող հղիություն. Այն դրսևորվում է սաղմի աճի դադարով, 6 շաբաթ հետո դրանում դեղնուցի պարկի անհետացումով կամ դեֆորմացմամբ, 7 շաբաթ հետո սաղմի բացակայությամբ, սաղմում սրտի բաբախյունի բացակայությամբ և զարգացման դինամիկայի բացակայությամբ։ 7 օր հետո հսկիչ ուսումնասիրության ժամանակ:

Զարգացման բացակայության պատճառ կարող են լինել հորմոնալ անբավարարությունը, սեռական տրակտի վարակները, սաղմի կոպիտ քրոմոսոմային անոմալիաները և այլն։
5. Անեմբրիոն. Դրսեւորվում է հղիության 6 շաբաթից հետո ձվի խոռոչում սաղմի բացակայությամբ։ Միևնույն ժամանակ, բեղմնավորված ձվաբջիջը շարունակում է մեծանալ և լցվել հեղուկով: Այս անոմալիան չափանիշ է չզարգացող հղիության համար, սակայն պահանջում է հսկողական հետազոտություն մի քանի օր անց, քանի որ հազվադեպ դեպքերում առողջ սաղմը սկսում է պատկերացնել ավելի ուշ, քան սպասվում էր:

6. Տրոֆոբլաստիկ հիվանդություն. Բնութագրվում է բեղմնավորված ձվի ներսում բարորակ ուռուցքի զարգացմամբ: Այս անոմալիայի պատճառը առավել հաճախ էնդոմետրիումի բորբոքային փոփոխություններն են:

7. Պոլիհիդրամնիոզ. Սա ամնիոտիկ հեղուկի ավելացված կուտակումն է ամնիոտիկ խոռոչում: Վաղ փուլերում դա կարող է հանգեցնել պլասենցայի անջատման և սաղմի մահվան:
Վաղ սկրինինգի առավելությունները.
Ուլտրաձայնային հետազոտությունն անբաժանելի ախտորոշիչ մեթոդ է, երբ մանկաբարձ-գինեկոլոգը կասկածում է, որ կինը հղիության հետ կապված որևէ բարդություն ունի։ Ուլտրաձայնային օգնում է, վիժման սպառնալիք, վիժում, սառեցված հղիություն։
Վաղ փուլերում ուլտրաձայնային հետազոտության միջոցով որոշվում է հղիության ճշգրիտ տարիքը, պտղի քանակը, դրանց կենսունակությունը և զարգացման կոպիտ անոմալիաների առկայությունը:
Եզրակացություն.
Ուլտրաձայնային ախտորոշումը բժիշկներին օգնում է հղիությունը հաստատել բաց թողնված դաշտանից ընդամենը մի քանի օր անց, ինչպես նաև վերահսկել սաղմի ճիշտ զարգացումը ամենավաղ փուլերից: Այնուամենայնիվ, չպետք է ամեն շաբաթ ինքնուրույն այցելել ուլտրաձայնային սենյակ: Հղիության առաջին ամիսներին այս հետազոտությունը պետք է իրականացվի հղի կնոջ մոտ առկա որևէ բողոքի կամ հղիության զարգացման մեջ խանգարումների կասկածի հիման վրա ցուցումների համաձայն:
Ուլտրաձայնային հետազոտությունը մանկաբարձության մեջ հանդիսանում է հետազոտության օպտիմալ մեթոդ՝ իր անվտանգության և բարձր տեղեկատվական բովանդակության շնորհիվ: Ներկա փուլում հնարավոր է ոչ միայն պատկերացնել պտուղը, այլև գնահատել նրա օրգանների կառուցվածքն ու զարգացումը, հայտնաբերել սնուցող անոթների արատները։
Նոր ուղղություններն են օգտագործումը երեխայի արտաքին պարամետրերի հստակ պատկերացում ստանալու համարԱ. Այս ուսումնասիրությունը հատկապես հետաքրքիր է ապագա ծնողների համար։
Եթե չկան հատուկ ցուցումներ, հղիության յուրաքանչյուր եռամսյակում ուլտրաձայնային հետազոտություն է կատարվում հղիության յուրաքանչյուր եռամսյակում. Այս ժամանակաշրջաններում հետազոտություններն ունեն իրենց նպատակներն ու խնդիրները: Այսպիսով, առաջին եռամսյակում ուլտրաձայնային հետազոտությամբ հաստատվում է հղիության առկայությունը և փաստը, բացառվում է դրա արտաարգանդային տեղայնացումը, բացահայտվում են պտղի զարգացման շեղումները և որոշվում է հղիության ճշգրիտ տևողությունը։

Հղիության տարիքը որոշելու համար պտղի համար կարևոր է ուլտրաձայնային հետազոտությունը: Այս պարամետրը հիմնականն է ժամկետը սահմանելիս, սակայն տեղեկատվական է միայն հղիության առաջին եռամսյակում։
Դա պայմանավորված է նրանով, որ վաղ փուլերում պտղի երկարության և հղիության տարիքի հարաբերակցությունը ընդգծված է և կախված չէ պաթոլոգիական գործընթացներից: Առաջին եռամսյակում մի քանի անգամ ուլտրաձայնային հետազոտություն կատարելիս թույլ է տալիս ոչ միայն որոշել հղիության տեւողությունը, այլեւ գնահատել աճի դինամիկան, առաջարկել մեծ պտղի զարգացման կամ ներարգանդային աճի հետամնացության հնարավորությունը։
, չներառյալ վերջույթները և դեղնուցի պարկը։Չափումը կատարվում է սենսորով, որը տեղադրված է երկայնքով, երբ ձեռք է բերվում սաղմի առավելագույն երկարությունը: Եթե պտուղը ակտիվորեն շարժվում է ուլտրաձայնային հետազոտության ժամանակ, ապա ընտրվում է առավելագույն երկարաձգմամբ պատկերը՝ պտղի CTE-ը որոշելու համար:

Մեկ այլ օգտակար տեխնիկա է պտղի CTE-ի չափումը երեք անգամ՝ որպես նորմ ընտրելով նվազագույն արժեքը: Երկարությունը չափվում է գլխի և պոչամբարի արտաքին սահմաններից։ Այս մեթոդի սխալը, ըստ տարբեր աղբյուրների, ±3-8 օր է առաջին եռամսյակում: Երկրորդ և երրորդ եռամսյակում սխալը կարող է հասնել մինչև երկու շաբաթ:
12-13 շաբաթականում սքրինինգային ուլտրաձայնային հետազոտություն անցկացնելիս պտղի CTE-ը մոտ 58 մմ է: Պտղի ընթացքում CTE-ն ավելանում է շաբաթական 5-7 մմ-ով, իսկ պտղի աճի տեմպը մեծանում է, և CTE-ն կարող է փոխվել օրական 2-3 մմ-ով:
| KTE, մմ | KTE, մմ | Հղիության շրջան, շաբաթ + օր | KTE, մմ | Հղիության շրջան, շաբաթ + օր | |
| 3 | 4 | 26 | 9 + 6 | 61 | 13 + 1 |
| 4 | 5 + 2 | 27 | 10 | 62 | 13 + 2 |
| 5 | 6 + 1 | 28 | 10 + 1 | 63 | 13 + 2 |
| 6 | 6 + 3 | 30 | 10 + 2 | 64 | 13 + 3 |
| 7 | 6 + 5 | 31 | 10 + 3 | 65 | 13 + 3 |
| 8 | 6 + 6 | 32 | 10 + 4 | 66 | 13 + 4 |
| 9 | 7 | 33 | 10 + 5 | 67 | 13 + 4 |
| 10 | 7 + 2 | 34 | 10 + 6 | 68 | 13 + 5 |
| 11 | 7 + 3 | 36 | 11 | 69 | 13 + 5 |
| 12 | 7 + 5 | 38 | 11 + 1 | 70 | 13 + 5 |
| 13 | 7 + 6 | 39 | 11 + 2 | 71 | 13 + 6 |
| 14 | 8 + 1 | 41 | 11 + 3 | 72 | 13 + 6 |
| 15 | 8 + 2 | 42 | 11 + 4 | 73 | 14 |
| 16 | 8 + 3 | 44 | 11 + 5 | 74 | 14 |
| 17 | 8 + 4 | 46 | 11 + 6 | 75 | 14 + 1 |
| 18 | 8 + 5 | 47 | 12 | 76 | 14 + 1 |
| 19 | 8 + 6 | 49 | 12 + 1 | 77 | 14 + 2 |
| 20 | 9 | 50 | 12 + 2 | 78 | 14 + 3 |
| 21 | 9 + 1 | 51 | 12 + 3 | 80 | 14 + 3 |
| 22 | 9 + 2 | 53 | 12 + 4 | 82 | 14 + 4 |
| 23 | 9 + 3 | 55 | 12 + 5 | 84 | 14 + 5 |
| 24 | 9 + 4 | 58 | 12 + 6 | 87 | 14 + 6 |
| 25 | 9 + 5 | 59 | 13 | 88 | 15 |
| KTE, մմ | Հղիության շրջան, շաբաթ + օր |
| 3 | 4 |
| 4 | 5 + 2 |
| 5 | 6 + 1 |
| 6 | 6 + 3 |
| 7 | 6 + 5 |
| 8 | 6 + 6 |
| 9 | 7 |
| 10 | 7 + 2 |
| 11 | 7 + 3 |
| 12 | 7 + 5 |
| 13 | 7 + 6 |
| 14 | 8 + 1 |
| 15 | 8 + 2 |
| 16 | 8 + 3 |
| 17 | 8 + 4 |
| 18 | 8 + 5 |
| 19 | 8 + 6 |
| 20 | 9 |
| 21 | 9 + 1 |
| 22 | 9 + 2 |
| 23 | 9 + 3 |
| 24 | 9 + 4 |
| 25 | 9 + 5 |
| KTE, մմ | Հղիության շրջան, շաբաթ + օր |
| 26 | 9 + 6 |
| 27 | 10 |
| 28 | 10 + 1 |
| 30 | 10 + 2 |
| 31 | 10 + 3 |
| 32 | 10 + 4 |
| 33 | 10 + 5 |
| 34 | 10 + 6 |
| 36 | 11 |
| 38 | 11 + 1 |
| 39 | 11 + 2 |
| 41 | 11 + 3 |
| 42 | 11 + 4 |
| 44 | 11 + 5 |
| 46 | 11 + 6 |
| 47 | 12 |
| 49 | 12 + 1 |
| 50 | 12 + 2 |
| 51 | 12 + 3 |
| 53 | 12 + 4 |
| 55 | 12 + 5 |
| 58 | 12 + 6 |
| 59 | 13 |
| KTE, մմ | Հղիության շրջան, շաբաթ + օր |
| 61 | 13 + 1 |
| 62 | 13 + 2 |
| 63 | 13 + 2 |
| 64 | 13 + 3 |
| 65 | 13 + 3 |
| 66 | 13 + 4 |
| 67 | 13 + 4 |
| 68 | 13 + 5 |
| 69 | 13 + 5 |
| 70 | 13 + 5 |
| 71 | 13 + 6 |
| 72 | 13 + 6 |
| 73 | 14 |
| 74 | 14 |
| 75 | 14 + 1 |
| 76 | 14 + 1 |
| 77 | 14 + 2 |
| 78 | 14 + 3 |
| 80 | 14 + 3 |
| 82 | 14 + 4 |
| 84 | 14 + 5 |
| 87 | 14 + 6 |
| 88 | 15 |
Պտղի կոկկիգալ-պարիետալ չափը գործնականում կախված չէ հղի կնոջ անհատական հատկանիշներից (սեռ, տարիք, ազգություն): Եթե այս ցուցանիշը որոշելիս հայտնաբերվում են տատանումներ, որոնք զգալիորեն գերազանցում են նորմը (ավելի քան մեկ շաբաթ կամ ավելի քան 7-10 մմ), դա կարող է լինել հղիության պաթոլոգիական ընթացքի նշան: 
Այսպիսով, CTE-ի աճը կարող է պայմանավորված լինել մոր և սաղմի միջև Rh կոնֆլիկտով, որը փոխհատուցվում է հղի կնոջ մոտ շաքարային դիաբետով: Մեծացումը նույնպես մեծ պտղի զարգացման վաղ նշան է: Այս չափանիշն օգնում է հետագայում կարգավորել նման հղիության կառավարման մարտավարությունը՝ սահմանափակելով նյութափոխանակության դեղամիջոցների և մուլտիվիտամինային համալիրների անհարկի օգտագործումը:
CTE-ի կրճատման պատճառները
Այս պաթոլոգիան հաստատվում է պտղի շարժման և սրտի բաբախյունի բացակայությամբ: Այնուամենայնիվ, սա կարող է գնահատվել միայն սաղմի դեպքում, եթե CTE-ն գերազանցում է 6 մմ-ը: Եթե կոկիկագալ-պարիետալ չափը 6 մմ-ից ավելի է, և սրտի բաբախյունը չի հայտնաբերվում, ապա, կախված իրավիճակից, խորհուրդ է տրվում 5-7 օր հետո կրկնել ուլտրաձայնային հետազոտություն, կամ շտապ վիրահատություն:
Ավելի ուշ օվուլյացիայի պատճառով ուշ բեղմնավորում
Դա հնարավոր է, օրինակ, եթե հղիությունը տեղի է ունենում հորմոնալ հակաբեղմնավորիչների դադարեցումից կարճ ժամանակում: Այս պատճառը հաստատելու համար անհրաժեշտ է 10-14 օր հետո հսկիչ ուլտրաձայնային հետազոտություն անցկացնել՝ CTE-ը որոշելու համար հղիության տարիքը ավելի ճշգրիտ որոշելու համար:
Մայրական հորմոնալ անհավասարակշռություն
Ավելի հաճախ դա պայմանավորված է պրոգեստերոնի անբավարարությամբ: Փոխարինող թերապիայի համարժեք նշանակման բացակայության դեպքում հնարավոր է հղիության վաղաժամ ընդհատում: Ախտորոշման համար օգտագործվում են լաբորատոր մեթոդներ՝ հորմոնների մակարդակը որոշելու համար։
Վարակիչ հիվանդություններ մոր մոտ
Սա հատկապես ճիշտ է միզասեռական տրակտի վարակների դեպքում (քլամիդիալ, միկոպլազմային վարակներ): Այս առումով անհրաժեշտ է հղիների մոտ սեռական ճանապարհով փոխանցվող վարակների հետազոտություններ անցկացնել, ինչպես նաև ընդունելի ժամկետներում իրականացնել անհրաժեշտ հակաբակտերիալ թերապիա։
Գենետիկ հիվանդություններ
Օրինակ, Շերեշևսկի-Տուրներ, Պատաու: Եթե այս պաթոլոգիան կասկածվում է, ապա անհրաժեշտ է հղի կանանց կենսաքիմիական հետազոտություն անցկացնել: Եթե փոփոխություններ են հայտնաբերվել ուլտրաձայնային և կենսաքիմիական հետազոտությունների արդյունքներում, ապա խորհուրդ է տրվում ամնիոցենտեզ (պունկցիայի ժամանակ ամնիոտիկ հեղուկի նմուշառում հետագա հետազոտության համար) կամ կորդոցենտեզ (պորտալարի արյան նմուշառում): Սակայն մեթոդի ինվազիվության պատճառով այս հետազոտությունն անցկացնելու համար հղի կնոջ համաձայնությունը պահանջվում է:
Արգանդի պաթոլոգիա
Մասնավորապես, փոփոխություններ նախկինում կատարված աբորտների և վիժումների արդյունքում։ Այս պատճառը վկայում է անամնեզը և նախորդ ուլտրաձայնային տվյալները:
Բազմակի հղիության զարգացում. Նման պաթոլոգիայի դեպքում հնարավոր է նաև, որ ստացված CTE արժեքները չհամապատասխանեն աղյուսակի տվյալներին, բայց դա պաթոլոգիա չէ:
Նույնիսկ հղիության վաղ փուլերում ներքին օրգանների ծանր պաթոլոգիան չի ազդում պտղի զարգացման վրա: Հետեւաբար, նման հղիության ժամանակ պտղի CTE-ն չի փոխվում։
Նորմայից CTE-ի շեղումը հայտնաբերելու համար անհրաժեշտ հետազոտության շրջանակը յուրաքանչյուր դեպքում անհատական է և որոշվում է ոչ միայն ուլտրաձայնային, այլև անամնեզով և կլինիկական տվյալներով:
Հորմոնալ մակարդակների որոշում, սեռական ճանապարհով փոխանցվող վարակների առկայության հետազոտություն, քրոմոսոմային հիվանդությունների բացառում։ Մինչ հետազոտությունն իրականացվում է, անհրաժեշտ է ուլտրաձայնային հետազոտություն կատարել դինամիկայով, սակայն ավելի հաճախ, քան 5 օր հետո այն անցկացնելը նպատակահարմար չէ։ 
Բացի կոկիկագալ-պարիետալ չափը որոշելուց, սքրինինգային ուլտրաձայնային հետազոտության ժամանակ որոշվում են այլ կարևոր ցուցանիշներ.
- Սրտի զարկերի առկայությունը և դրանց հաճախականությունը.
- (որպես Դաունի համախտանիշի անուղղակի մարկեր, գնահատված մինչև 13 շաբաթ):
- Դեղնապարկը, դրա առկայությունը, հաստությունը (որոշվում է մինչև 12 շաբաթը, կարևոր է չզարգացող հղիության ախտորոշման համար):
- Քորիոնը, նրա գտնվելու վայրը և կառուցվածքը (տեղեկություններ ապագայում պլասենցայի գտնվելու վայրի, ներարգանդային վարակի և ռեզուսի կոնֆլիկտի առկայության մասին):
Այս բոլոր ցուցանիշների նորմերը նույնպես կախված են ժամանակաշրջանից և ունեն աղյուսակային արժեքներ:
Բարձրորակ սարքերի միջոցով և հատուկ վերապատրաստում անցած մասնագետների կողմից հետազոտությունների անցկացումը թույլ է տալիս ստանալ հուսալի եզրակացություն, որի վրա հիմնված են հղիության կառավարման հետագա մարտավարությունը: Նրանք նաև որոշում են, թե հղիության պաթոլոգիական ընթացքի կասկածի դեպքում քանի և որ ժամին պետք է կատարվեն լրացուցիչ ուլտրաձայնային հետազոտություն։
Ուլտրաձայնային ախտորոշումը կօգնի բժշկին և ամուսիններին, ովքեր պատրաստվում են ծնող դառնալ, պարզել, թե ինչպես է երեխան մեծանում և արդյոք նրա հետ ամեն ինչ կարգին է: Հենց սկզբում, երբ երեխայի չափը դեռ շատ մանրադիտակային է, երեխայի բարեկեցության հիմնական չափանիշը այսպես կոչված CTE-ն է: Այս նյութում մենք ձեզ կասենք, թե ինչ է դա, ինչ կարող է լինել և ինչ անել, եթե կան շեղումներ:

Ինչ է դա
«KTR» հապավումը վերլուծություն կամ հետազոտական մեթոդ չէ, այլ չափսերից մեկի անվանումը, որը որոշվում է սոմնոլոգի կողմից ուլտրաձայնային հետազոտության միջոցով: Հապավումը բարդ տերմին է՝ կոկսիգալ-պարիետալ չափ։ Այս հայեցակարգը նշանակում է հեռավորությունը սաղմի և պտղի պսակի ամենաբարձր կետից մինչև նրա կոկկիքսի ամենացածր կետը.մի դիրքում, որում երեխայի մարմինը լիովին երկարացված է:

KTR-ը բարձրություն կամ ընդհանուր երկարություն չէ, ինչպես կարծում են ոմանք: Դա պարզապես հատվածը գլխից մինչև ապագա ողնաշարի ծայրահեղ կետը, բայց առայժմ՝ նյարդային խողովակ։ Այս պարամետրը չափվում է հղիության ամենավաղ փուլերից մինչև 14-րդ շաբաթը:
Դրանից հետո երեխան դառնում է չափազանց մեծ, որպեսզի ուլտրաձայնային սենսորը միաժամանակ ծածկի նման հեռավորություն, և առաջին հերթին երեխայի մարմնի մասերի անհատական չափերը, որոնցով բժիշկը դատում է պտղի համամասնությունները, աճի և զարգացման տեմպերը:

CTE սկսում է չափել գրեթե անմիջապես այն բանից հետո, երբ ակնհայտ է դառնում հղիության փաստը: Կինը կարող է պարզել, թե արդյոք ընդհանրապես հղիություն կա՝ օգտագործելով ուլտրաձայնային հետազոտություն մոտ 5 շաբաթում, այսինքն՝ օվուլյացիայից 21 օր հետո կամ հաջորդ դաշտանի ուշացումից մոտ մեկ շաբաթ անց:
Կոկկիքս-պարիետալ չափը կարելի է չափել մոտ մեկ շաբաթ անց՝ վեցերորդ մանկաբարձական շաբաթում, այսինքն՝ բեղմնավորման պահից մոտ մեկ ամիս։


CTE աճի տեմպը բժշկին ասում է, թե ինչպես է երեխան մեծանում: Վաղ փուլերում սա միակ բանն է, որը կարող է վկայել հղիության բարեկեցության կամ անհանգստության մասին: Կոկիկս-պարիետալ չափի արժեքները լրացվում են երեխայի կենսունակության վերաբերյալ տվյալներով, քանի որ մոտ 5 շաբաթից սրտի բաբախյունը տեսանելի է ուլտրաձայնի վրա:
Փոքրիկ սիրտը դեռ լիովին ձևավորված չէ, բայց բնորոշ պուլսացիան չի կարող խուսափել լավ մասնագետի և ժամանակակից ուլտրաձայնային սկանավորման մեքենայի փորձառ հայացքից, որը հագեցած է բարձր մանրամասն պատկերներով սենսորով:

Բոլոր երեխաները հղիության առաջին շաբաթներին աճում են մոտավորապես նույն արագությամբ: Մի փոքր ուշ, երբ երեխայի գենետիկական բնութագրերը սկսում են ի հայտ գալ, տարբեր հղիների ուլտրաձայնային տվյալները զգալի տարբերություններ կունենան։ Երկու հղիության դեպքում, որոնք տեղի են ունենում նույն օրը կամ նույնիսկ ժամին, երեխաները տարբերվում են մարմնի չափսերով և համամասնություններով, քանի որ նրանք ունեն տարբեր ծնողներ, տարբեր ժառանգականություն և ներարգանդային աճի տարբեր պայմաններ:

Կարճ ժամանակահատվածում բոլոր սաղմերը գրեթե նույնական են, և դրանք զարգանում են ոչ թե ժառանգական հատկանիշներով, այլ բնության օրենքներով։ Հետեւաբար, CTE-ն համարվում է հղիության տեւողությունը որոշելու առավել ճշգրիտ մեթոդներից մեկը: Ճշգրտությունը մինչև բեղմնավորումից հետո յուրաքանչյուր օր է:
CTE-ը կախված չէ ռասայից, մաշկի գույնից, ծնողների ազգությունից, էկոլոգիայից և աշխարհագրական լայնությունից: Միակ բանը, որը տեսականորեն կարող է ազդել կոկկիգալ-պարիետալ չափի վրա, դա է ինչպես ապագա մոր, այնպես էլ հենց երեխայի առողջական վիճակի առանձնահատկությունները, քանի որ նույնիսկ կարճ ժամանակահատվածում, բառացիորեն բեղմնավորումից հետո առաջին րոպեներից, ամբողջ տեղեկատվությունը այն մասին, թե ինչպիսին կլինի երեխայի առողջությունը, ներառված է նրա գենետիկ կոդի մեջ՝ կարիոտիպում:

Ինչպե՞ս է այն չափվում:
CTE չափելու միակ միջոցը սագիտալ սկանավորումն է: Եթե երեխան չափազանց ինտենսիվ է շարժվում, բժիշկը սպասում է, մինչև նա ամբողջովին ուղղվի, որպեսզի սառեցված շրջանակ վերցնի:
Սագիտալ հարթությունը տեսողականորեն կիսում է փոքր մարմինը կիսով չափ: Երկարությունը, որը բժիշկը դնում է պսակից մինչև պոչամբարը, չափվում է սկաների մեջ տեղադրված հատուկ ծրագրով: Ստացված արժեքը փոխկապակցված է գոյություն ունեցող աղյուսակների հետ, որոնք ցույց են տալիս նորմալ CTE արժեքներ՝ կախված հղիության փուլից: Ուսումնասիրության ճշգրտությունը գումարած կամ մինուս 3-4 օր է:

Այսպիսով, այս չափը թույլ է տալիս անհրաժեշտության դեպքում որոշել հղիության ճշգրիտ տարիքը. Այս անհրաժեշտությունը կարող է առաջանալ անկանոն դաշտանային ցիկլով տառապող կանանց մոտ, ովքեր չեն հիշում իրենց վերջին դաշտանի սկզբի ճշգրիտ ամսաթիվը: Այս ամսաթիվը համարվում է մանկաբարձական հղիության տարիքի մեկնարկային կետ:
Ձեր վերջին դաշտանի առաջին օրը համարվում է հղիության առաջին օրը: Այսինքն՝ մանկաբարձական շրջանը իրականից տարբերվում է գրեթե 2 շաբաթով և ավելի։

Պտղի կոկկիգալ-պարիետալ չափը թույլ կտա ճշգրիտ ամսաթիվը որոշել, նույնիսկ եթե բժիշկը կասկածում է սաղմի զարգացման հետաձգման մասին, քանի որ հնարավոր է, որ օվուլյացիան տեղի է ունեցել ավելի ուշ, քան կարծում է կինը, կամ իմպլանտացիան տեղի է ունեցել մի փոքր ավելի ուշ, քան միջին ժամանակահատվածը: Այնուհետև պտղի իրական տարիքը կլինի ավելի քիչ, ինչպես որոշվում է ուլտրաձայնային հետազոտության միջոցով:

KTR նորմեր
Ինչպես արդեն նշվեց, սաղմերը աճում են մոտավորապես նույն արագությամբ, եթե հղիությունը զարգանա անվտանգ: Առկա աղյուսակները համարվում են բավականին հուսալի միջոց աճը գնահատելու և հղիության տարիքը պարզելու համար: Հետևաբար, վաղ փուլերում կոկկիգալ-պարիետալ չափի հետ կապված, որոշված պարամետրի հնարավոր վայրընթաց տատանումները նշված չեն:
Արժեքները բավականին ճշգրիտ են. Բայց սա միայն ամենակարճ ժամանակահատվածների համար է: Երբ երեխան մեծանում է, CTE- ում թույլատրելի սխալներ են հայտնվում `նորմայի վերին և ստորին շեմերը:

Նորմալ CTE արժեքների և հղիության տարիքի համապատասխանության աղյուսակ.
Հղիության շրջանը (շաբաթ + օր) | CTE ամենացածր արժեքը, մմ | Միջին CTE արժեքը, մմ | Առավելագույն CTE արժեքը, մմ |
Սահմանված չէ | |||
Սահմանված չէ | |||
Սահմանված չէ | |||
Սահմանված չէ | |||
Սահմանված չէ | |||
Սահմանված չէ | |||
Սահմանված չէ | |||
Սահմանված չէ | |||
Այսպիսով, Հղիության ճշգրիտ տարիքը որոշելը դժվար չէ։Որոշակի կնոջ համար ուլտրաձայնային արձանագրության արժեքները կարող են նշվել առանց տասներորդների, միայն ամբողջ թվերի: Ամեն ինչ կախված է նրանից, թե որքանով են ժամանակակից սարքը և զգայուն սենսորը չափումը կատարելիս:
Ավելի հին մեքենաները որոշում են արժեքը ամբողջ թվերով: Վերջին սերնդի սկաներները, որոնք հագեցած են ժամանակակից պերինատալ կենտրոններում և կլինիկաներում, կարող են որոշել CTE-ը մինչև տասներորդական ճշգրտությամբ:

Դուք չպետք է փորձեք ձեր արժեքները «հարմարեցնել» միջին արժեքներին մինչև յուրաքանչյուր տասներորդը: Եթե, ըստ ուլտրաձայնի արդյունքների, գրված է, որ պտղի CTE = 1 մմ, դա կարող է լինել 1,1 կամ 1,5 մմ: Եթե նշվում է, որ CTE = 23.7, ապա դա համապատասխանում է բեղմնավորման պահից 9 շաբաթ և 1 օր ՝ + 1 օր սխալով: Նմանապես, CTE = 61 մմ համապատասխանում է 12 շաբաթ և 5 օր ժամանակահատվածին, չնայած աղյուսակի արժեքների տասներորդները տարբեր են:

Հնարավոր խնդիրներ և դրանց պատճառները
Հղիության ընթացքում կանայք դառնում են անհավանական զգայուն, հատկապես այն ամենի նկատմամբ, ինչ կապված է երեխայի զարգացման և առողջության հետ: Եթե վաղ փուլերում առանձնահատուկ խնդիրներ չկան, կինը ոչ մի բանից չի բողոքում, ապա մինչեւ 10-13 շաբաթը կարիք չկա գնալ ուլտրաձայնի։ Մոր և երեխայի առաջին «հանդիպումը» սովորաբար տեղի է ունենում սահմանված ժամկետում:
Բնականաբար, կանանց ֆորումներում և ծնողական համայնքներում քննարկման կարևոր թեմա է պտղի CTE-ն և դրա հետ կապված բոլոր հարցերն ու խնդիրները: Նրանցից ամենատարածվածը պետք է ավելի մանրամասն դիտարկել:

CTE-ը նորմայից պակաս է
Այս իրավիճակը հաճախակի է լինում, և հենց այն է, որ ամենամեծ տառապանքն ու անհանգստությունն է առաջացնում ապագա մայրերի մոտ: Կոկկիգա-պարիետալ չափի ուշացումը նորմայից կարող է լինել ինչպես ֆիզիոլոգիական, այնպես էլ պաթոլոգիական: Օրինակ, 11-րդ շաբաթում երեխայի CTE չափը հազիվ էր մոտենում 10-րդ շաբաթին: Բնականաբար, հղի կինը սկսում է վրդովվել ու փնտրել այս երեւույթի պատճառները։
Ամեն ինչ այնքան էլ վատ չէ, ասում են մասնագետները։ Ի վերջո, ամենից հաճախ պատճառը պտղի պաթոլոգիաների կամ մոր հիվանդությունների մեջ չէ, բայց մի սովորական սխալի մեջ, որը սողոսկել է վերջնաժամկետը հաշվարկելիս հղիություն.Երբ կինը բաց թողնված դաշտանի մասին դիմում է գինեկոլոգի, և բժիշկը հաստատում է հղիության փաստը, նա հաշվում է վերջին դաշտանի առաջին օրվանից։

Եթե կինը սխալվել է ամսաթվի հետ, ապա ժամկետը սխալ կսահմանվի: Եթե օվուլյացիան ուշ է կամ բեղմնավորված ձվի իմպլանտացիան արգանդի խոռոչում տեղի է ունենում ավելի ուշ, ապա TRC-ն նորմայից փոքր կլինի հենց այն ժամանակահատվածի համար, երբ տեղի է ունեցել ուշացումը:
Կրկնվող ուլտրաձայնը, որը սովորաբար նշանակվում է առաջին ուլտրաձայնային հետազոտությունից մեկուկես շաբաթ անց, կօգնի ստուգել կամ հերքել այս տարբերակը: Եթե տերմինը հաշվարկելիս սխալ լինի, KTR-ը կբարձրանա իրական ժամկետին համաչափ, և հղիության հետագա կառավարումը կիրականացվի ըստ շտկված տվյալների:
Գոյություն ունեցող ստանդարտ արժեքներից կոկոսի-պարիետալ չափի ուշացման պատճառը կարող է լինել նաև պտղի մահը: Եթե ինչ-ինչ պատճառներով երեխան դադարում է զարգանալ, և վիժումը տեղի չի ունենում, ապա նրա CTE կլինի այն մակարդակը, որով նա եղել է մահվան պահին:

Եթե ժամկետը դեռ կարճ է, և դժվար է հուսալիորեն որոշել պտղի սրտի բաբախյունի փաստը, ապա Ուլտրաձայնային հետազոտությունը ցանկալի է կրկնել 5-6 օր հետոհամոզվելու համար, որ երեխան չի աճում:
Այս դեպքում ցուցված է արգանդի խոռոչի մանկաբարձական կուրտաժ կամ հղիության բժշկական ընդհատում առանց վիրահատական միջամտության (եթե պտուղը 6 շաբաթականից պակաս է)։ Հետագա բուժումը հնարավոր է հակաբիոտիկներով:
Մանկաբարձական կուրտաժի ժամանակ սաղմից վերցվում են հյուսվածքային նմուշներ՝ գենետիկ վերլուծության համար՝ պարզելու նրա մահվան պատճառը։ Ամենից հաճախ այն գտնվում է ընդհանուր քրոմոսոմային անոմալիաների մեջ, որոնց դեպքում սաղմի հետագա զարգացումն անհնար էր:

Ավելի քան երկու շաբաթ CTE արժեքների ուշացումն ավելի մանրամասն հետազոտության պատճառ է: Եթե երեխան կենդանի է և զարգանում է, բայց նրա կոկիկս-պարիետալ չափը զգալիորեն տարբերվում է նորմայից, ապա պատճառը կարող է թաքնված լինել մոր հորմոնալ ֆոնի վրա:
Պրոգեստերոնի նման հորմոնի բացակայությունը հենց սկզբից ազդում է երեխայի զարգացման վրա։ Եթե արյան անալիզը ցույց է տալիս, որ հորմոնը բավարար չէ, ապա կնոջը նշանակվում է հորմոնալ թերապիա։ Դեղորայքային աջակցությամբ հորմոնալ մակարդակը կկարգավորվի, և երեխան կսկսի արագ ձեռք բերել այն, ինչ նա «բաց թողել է»՝ նորմալանալու է:
Կոկկիգա-պարիետալ չափերի նվազման պատճառը կարող է լինել այն անբարենպաստությունը, որը նա զգում է մոր վարակիչ կամ քրոնիկական հիվանդությունների պատճառով:Այս դեպքում կանխատեսումը կախված է կոնկրետ հիվանդությունից կամ վարակից: Եթե հնարավոր լինի սկսել բուժումը, բժիշկն անպայման կնշանակի այն։

CTE-ն ավելի քան նորմալ է
Կոկկիգա-պարիետալ չափը կարող է լինել նորմայից մեծ, և դա անհանգստացնում է նաև ապագա մայրերին: Այս ցուցանիշը գերազանցելը բնորոշ է նաև այն կանանց, ովքեր չեն կարողանում ճշգրիտ հիշել իրենց վերջին դաշտանի ամսաթիվը։ Մանկաբարձական շրջանի հաշվարկման սխալ կարող է առաջանալ նաև վաղ օվուլյացիա ունեցող կանանց մոտ:
Ձվի վաղ արձակումը կարող է առաջանալ վերջերս վարակիչ հիվանդության պատճառով, ինչպիսին է գրիպը կամ սուր շնչառական վիրուսային վարակը, ինչպես նաև այն կանանց մոտ, ովքեր հորմոնալ դեղամիջոցներ են ընդունել անպտղության բուժման համար:

Այսպիսով, ժամկետը կարող է ավելի երկար լինել, քան բժիշկը ակնկալում է, և CTE-ի չափը հստակ ցույց կտա դա: Վարկածը հաստատելու կամ հերքելու համար կնոջը կխնդրեն մոտ 10 օրից վերադառնալ ուլտրաձայնային բժշկի գրասենյակ։
Եթե CTE-ը սիմետրիկորեն ավելանում է ժամկետի նկատմամբ, և միևնույն ժամանակ հետևողականորեն գերազանցում է նորման օրերով և շաբաթներով, ապա հետագա կառավարումը կիրականացվի՝ հաշվի առնելով այդ ճշգրտումները: Ամսաթվերը կվերահաշվարկվեն, իսկ ծննդյան ակնկալվող ամսաթիվը կտեղափոխվի ավելի վաղ ժամկետ:
Եթե երեխայի CTE-ն մշտապես գտնվում է վերին սահմանից կամ բարձր է, բժիշկները կարող են կասկածել, որ կինը մեծ կամ նույնիսկ հսկայական պտուղ զարգացնելու միտում ունի:
Մանկաբարձության մեջ մեծ երեխա է համարվում այն երեխան, որը ծնվում է 4 կիլոգրամից ավելի քաշով։ Հսկա պտուղը երեխա է, որը ծնվելիս կշռում է ավելի քան 5 կիլոգրամ:

Նման կանանց խորհուրդ չի տրվում վիտամինային բարդույթներ ընդունել, շատ ուտել, իսկ ապագա մայրերը պետք է ավելի հաճախ այցելեն բժշկի։ Ինքնին «մեծ պտղի» ախտորոշումը պաշտոնապես չի արվում հղիության սկզբում։ Դա տեղի է ունենում շատ ավելի ուշ՝ երրորդ եռամսյակում: Սակայն մեծ կամ հսկա երեխայի կասկածը կարող է առաջանալ վաղ փուլերում:
Պետք չէ ենթադրել, որ մեծ երեխայի նկատմամբ հակումը նորմայից CTE-ի գերազանցում է 1-2 մմ-ով: Բժիշկը կարող է խոսել մի միտումի մասին, երբ, օրինակ, 13-րդ շաբաթում CTE-ը, 63 մմ նորմայով և 75 մմ վերին շեմով, գերազանցում է 80 մմ-ը:
Հերոս ընդունելուց առաջ մոր արյան շաքարի մակարդակը կստուգվի։ Հաճախ դիաբետով կանայք հակված են մեծ երեխաներ ունենալու: Նման հղիությունը կպահանջի հատուկ կառավարում և բուժում:

CTE-ն դանդաղ է աճում
Երբեմն կինը կարող է հանդիպել հատուկ խնդրի՝ CTE-ի դանդաղ աճ: Ասում են, որ այս երևույթը տեղի է ունենում, եթե սաղմը կյանքի նշաններ է ցույց տալիս (5-րդ շաբաթից՝ սրտի բաբախյուն, 8-րդ շաբաթից՝ շարժիչ ակտիվություն), սակայն երեխայի աճը դանդաղում է և ժամանակի ընթացքում այն ավելի ու ավելի հետ է մնում գոյություն ունեցող նորմերից: Այս երեւույթի պատճառները կարող են լինել մի քանի, գրեթե բոլորն էլ պաթոլոգիական բնույթ ունեն։
Աճի տեմպերը կարող են դանդաղել գենետիկ պաթոլոգիաների պատճառով.Թեև ժամկետը չափազանց կարճ է, դա հնարավոր չէ արժանահավատորեն հաստատել: Առաջին սկրինինգը, որն իրականացվում է 10-ից 13 շաբաթ ներառյալ, հնարավորություն կտա պարզել իրավիճակը։

Եթե երեխան ունի բնածին պաթոլոգիաներ, հղի կնոջ արյան մեջ հատուկ մարկերները, որոնք հիմնված են ուլտրաձայնային նկարի վրա, կազդեն Դաունի համախտանիշի, Պատաուի համախտանիշի, Թերների համախտանիշի կամ այլ պաթոլոգիաների բարձր ռիսկի որոշման վրա:
Հասկանալի է, որ սպասելն ու տառապանքը կնոջ համար միանգամայն անտանելի են։ Սքրինինգից առաջ երեխայի առողջությունը պարզելու միակ միջոցը ոչ ինվազիվ նախածննդյան ԴՆԹ թեստն է: Այն կարող է իրականացվել հղիության 8 շաբաթից հետո բժշկական գենետիկական կենտրոններում և գենետիկական կլինիկաներում։
Անալիզի համար արյունը վերցվում է երակից. Նրանցից մեկուսացվում է երեխայի ԴՆԹ-ն, և քրոմոսոմային անոմալիաների հավանականությունը որոշվում է կարիոտիպի հիման վրա:

Վերլուծությունը շատ թանկ է` մի քանի տասնյակ հազար ռուբլի, և ոչ բոլորը կարող են դա թույլ տալ: Նման վերլուծությունը ներառված չէ պարտադիր բժշկական ապահովագրության փաթեթում, ուստի հնարավոր չի լինի դա անել անվճար։
Սաղմի դանդաղ աճի պատճառը կարող է լինել նաև արգանդի էնդոմետրիումի անբավարարությունը, եթե կինը վերջերս աբորտ է արել։ Հղիության ընդհատումից հետո խորհուրդ է տրվում որոշակի ժամանակահատված սպասել մինչև հաջորդ հղիությունը, բայց իրականում դա ոչ միշտ է ստացվում բոլորի մոտ։
Եթե դա տեղի ունենա, և բացի CTE-ի ցածր աճի տեմպերից, բժիշկը նշում է արգանդի վզիկի էրոզիա կամ արգանդի վզիկի շրջադարձ դեպի հեշտոց (էկտրոպիոն), ապա կանխատեսումը բավականին կասկածելի է։ Շատ մեծ է վիժման վտանգը։ Կնոջը հոսպիտալացում է հարկավոր հիվանդանոցային պայմաններում, կա հնարավորություն՝ երեխային փրկելու և նրան հնարավորություն տալ աճելու և զարգանալու ըստ իր ծննդաբերության:
CTE-ն չափազանց արագ է աճում
Նման իրավիճակները հազվադեպ են լինում, բայց դրանք բացառել չի կարելի։ Միջին հաշվով, մինչև 12 շաբաթը, երեխայի հասակը օրական ավելանում է 1 մմ-ով, այս ժամանակահատվածից հետո երեխան սկսում է ավելի արագ աճել: Եթե չափումները կատարվել են 11-րդ շաբաթում, իսկ հետո ուլտրաձայնը ինչ-ինչ պատճառներով կրկնվել է 14-րդ շաբաթում, ապա աճը իսկապես կարող է արագ թվալ:
Եթե աճը նորմայից բարձր է և ավելի վաղ փուլերում, ապա հիմնական պատճառները, որոնք բժիշկները կքննարկեն, հետևյալն են. մայրական մարմնում նյութափոխանակության խանգարումներ, պտղի բնածին պաթոլոգիաներ և ռեզուս-կոնֆլիկտ:Շաբաթ առ շաբաթ պտղի արագ աճը կարող է ուղեկցվել նաև մայրական խնդիրներով՝ կապված վահանաձև գեղձի հիպերֆունկցիայի հետ։

Տեղեկությունների համար, թե ինչպես է չափվում պտղի CTE-ը, տես հետևյալ տեսանյութը:
- Հղիությունը շաբաթական
Հղիության սկզբնական փուլերում վաղ ուլտրաձայնային հետազոտությունը շատ առավելություններ ունի. Այն չի վնասում ապագա մոր և երեխայի առողջությանը և շատ տեղեկություններ է տալիս բժշկին։
Հղիության ընթացքում ձվաբջիջի չափը ամենակարեւոր ցուցանիշներից է, հատկապես հղիության սկզբում։
բեղմնավորված ձու
Նախքան երեխայի և ամնիոտիկ օրգանների պարամետրերին անցնելը, արժե հասկանալ, թե ինչ է բեղմնավորված ձվաբջիջը:
Այս նոր կենդանի օրգանիզմի ձևավորումը սկսվում է այն պահից, երբ ձվաբջիջը բեղմնավորվում է սերմնահեղուկով: Սա տեղի է ունենում կնոջ արգանդի խողովակի ներսում: Հաջորդը, բեղմնավորված բջիջը անցնում է արգանդի խոռոչ և սկսում է բաժանվել փոքր բջիջների:
Մի քանի բջիջ, որոնք մոտեցել են արգանդի պատին և սկսել իմպլանտացիա, արդեն կարելի է անվանել բեղմնավորված ձու: Դեռևս դրա մեջ մարդու մարմնին նման բան չկա, բայց շատ շուտով դա կփոխվի։
Բեղմնավորումից մեկ շաբաթ անց բջիջները տեղադրվում են արգանդի պատի մեջ, որից հետո սկսում են գոյություն ունենալ մոր մարմնի հաշվին։ Այս պահին սաղմը դեռ շատ փոքր է և չի երևում ուլտրաձայնի վրա:
Իմպլանտացիայից հետո արյան անոթներով ներթափանցող արգանդի պատի նյութերի շնորհիվ նոր օրգանիզմը սկսում է արագ աճել։ Այն կարող է որոշվել գործիքային մեթոդներով ընդամենը մի քանի շաբաթվա ընթացքում։
Ինչպե՞ս է դա որոշվում:
Դուք կարող եք տեսնել երեխայի չափը պարզ տրանսորովայնային ուլտրաձայնի միջոցով: Ուսումնասիրությունը կատարվում է հետևյալ կերպ.
- Կնոջ հղիության գրանցումից հետո բժիշկը որոշում է առաջին զննման ամսաթիվը՝ սովորաբար 11-14 շաբաթ:
- Կինը պառկում է բազմոցին, որից հետո սկսվում է պրոցեդուրան։
- Ապագա մոր որովայնի վրա տեղադրվում է ուլտրաձայնային սենսոր և մանրակրկիտ գնահատվում է պտղի բոլոր չափերը:
- Այս ուսումնասիրությունը կարող է իրականացվել ավելի վաղ, բայց այն ավելի քիչ տեղեկատվական կլինի:
Բեղմնավորված ձվի ո՞ր չափով է սաղմը տեսանելի: Արդեն 3-4 շաբաթական հղիության ժամանակ ժամանակակից սենսորները կարողանում են գնահատել երեխայի առկայությունը արգանդի խոռոչում, այդ ժամանակ այն հասնում է մոտ 3 մմ չափի:
5 մմ սաղմն արդեն հստակ երևում է ուլտրաձայնի վրա, բայց դրա ներքին կառուցվածքը գնահատելը դեռևս բավականին դժվար է։
Նորմ
Ամենից հաճախ կանանց սաղմի չափը հետաքրքրում է նույնիսկ առաջին զննման ժամանակից առաջ։ Սա անհրաժեշտ է իմանալ հղիության փաստը, դրա տևողությունը և զարգացման շեղումները հայտնաբերելու համար:
Պրոցեդուրայի ընթացքում բժիշկը գնահատում է բոլոր հայտնաբերված գոյացությունների ձևը և բեղմնավորված ձվի ներքին պարունակության պարամետրերը:
Բեղմնավորված ձվի չափն ըստ հղիության շաբաթների, աղյուսակ.

Ինչպես երևում է աղյուսակից, բեղմնավորված ձվի չափը բավականին արագ է մեծանում։ Այն գնահատվում է միայն հղիության առաջին եռամսյակում։ Հաջորդը, բժիշկը կորոշի ավելի ճշգրիտ պարամետրեր, որոնք արտացոլում են երեխայի մարմնի վիճակը:
Պաթոլոգիա
Հղիության վաղ փուլերում ուլտրաձայնային հետազոտություն կատարելիս կարելի է հայտնաբերել բավականին մեծ թվով տարբեր անոմալիաներ։ Նրանց թվում են խանգարումների հետևյալ խմբերը.
- Պրիմորդիումի ձևի փոփոխություն: Հղիության սկզբում սաղմը գնդաձեւ գոյացություն է, ուստի ուլտրաձայնի ժամանակ այն հայտնաբերվում է շրջանագծի տեսքով։ Հղիության 7 շաբաթից հետո պտուղը ստանում է օվալաձեւ տեսք։ Արգանդի ուռուցքները, բնածին արատները, վարակիչ հիվանդությունները, պլասենցայի պաթոլոգիան կարող են առաջացնել ձվի ձևի խախտում։
- Տեղակայման պաթոլոգիա. Պատշաճ զարգացող սաղմը գտնվում է արգանդի խոռոչում՝ օրգանի հիմքի կամ հետևի պատի տարածքում։ Ավելի քիչ հաճախ, սաղմը գտնվում է ներքին օջախի տարածքում: Երեխայի գտնվելու վայրի այլ տարբերակները համարվում են պաթոլոգիական, դրանցից ոմանք ընդհանուր առմամբ անհամատեղելի են հղիության հետագա ֆիզիոլոգիական ընթացքի հետ:
- Անեմբրիոնիա. Բավականին հազվադեպ զարգացման արատ, որի դեպքում բեղմնավորված ձվի մեջ ընդհանրապես սաղմ չկա։ Գենետիկական խանգարումների և շրջակա միջավայրի գործոնների ազդեցության պատճառով ամնիոտիկ օրգանները զարգանում են, իսկ երեխան ինքը՝ ոչ։ Այս դեպքում ձուն նորմալ չափի կլինի, բայց ներսում երեխա չի լինի։
- Չափային փոփոխությունները ամենատարածված շեղումն են: Հղիության առաջին փուլում բավականին դժվար է եզրակացություն անել սաղմի նորմալ չափի մասին, սակայն հաճախ արդեն այս պահին կարելի է կռահել, թե ինչն է առաջացնում պտղի նվազում կամ աճ։
Չափերի պաթոլոգիա

Ի՞նչը կարող է հանգեցնել բեղմնավորված ձվի չափի փոփոխության: Փորձենք հասկանալ այս հարցը։
Եթե երեխայի չափը փոքր է հղիության նորմալ տարիքից, ապա պետք է մտածել հետևյալ պատճառների մասին.
- Հղիության տարիքը սխալ է որոշվել։ Վաղ ուլտրաձայնային հետազոտությունը կարող է գնահատել հղիության տարիքը՝ օգտագործելով պտղի չափը: Եթե հղիության զարգացման համար անբարենպաստ գործոններ չկան, ապա արժե մտածել, որ կլինիկական առումով հղիության տարիքը սխալ է սահմանվել։
- Վարակիչ հիվանդություններ - վիրուսային և բակտերիալ գործոնները հղիության վաղ փուլերում կարող են լրջորեն ազդել սաղմի զարգացման վրա: Այս դեպքում բեղմնավորված ձվաբջիջը կարող է դանդաղեցնել իր աճը կամ ընդհանրապես չաճել։
- Գենետիկ խանգարումներ - ի պատասխան պտղի գենետիկական անոմալիաների առկայության, կանանց մարմինը կարող է դադարեցնել հղիության զարգացումը, ինչը հետագայում կհանգեցնի վիժման:
- Շրջակա միջավայրի գործոնների ազդեցությունը՝ քրոնիկական սթրես, քնի պակաս, վատ սննդակարգ, վատ սովորություններ: Այս բոլոր գործոնները կարող են դանդաղեցնել երեխայի աճն ու զարգացումը, մինչդեռ բեղմնավորված ձվաբջիջը ժամկետից պակաս կլինի:
Տարիքային նորմայի համեմատ պտղի մեծացում հայտնաբերելը շատ ավելի հազվադեպ է։ Սա կարող է նաև ցույց տալ բեղմնավորման սխալ ժամկետը: Մյուս դեպքերում չափի մեծացումը կարող է լինել կմախքի և կենտրոնական նյարդային համակարգի զարգացման բնածին շեղումների, պտղի վարակիչ վնասվածքի, ինչպես նաև մոր էնդոկրին հիվանդությունների դրսևորում։
Հետագա մարտավարություն
Եթե հետազոտության ընթացքում սաղմի չափի կամ բեղմնավորված ձվի այլ ցուցանիշների խախտում է հայտնաբերվում, պետք չէ խուճապի մատնվել։ Այս սկրինինգը միայն նախնական հետազոտություն է։
Բժշկի և մոր հետագա գործողությունները.
- Գնահատեք հետազոտության ընթացքում ստացված այլ պարամետրերը:
- Կրկնել ուլտրաձայնային հետազոտությունը մի քանի շաբաթից:
- Վերացրեք շրջակա միջավայրի անբարենպաստ գործոնների ազդեցությունը, ստուգեք քրոնիկական վարակների առկայությունը:
- Եթե կան ռիսկի գործոններ, սկսեք ընդունել վիտամինային բարդույթներ և այլ դեղամիջոցներ:
- Անցեք բոլոր առաջին սկրինինգային թեստերը և հետազոտվեք մասնագետ բժիշկների կողմից։
- Ցուցումների դեպքում կատարեք ինվազիվ հետազոտություններ, օրինակ՝ ամնիոցենտեզ:
Միայն վերը նշված բոլոր արդյունքները ստանալուց հետո կարելի է ավելի ճշգրիտ եզրակացություններ անել և որոշել հղիության երկարաձգման հնարավորության հարցը։


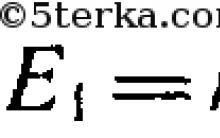







Փափուկ ֆուտբոլի գնդակներ
Որքա՞ն է պլասենցայի քաշը արգանդի և ամնիոտիկ հեղուկի քաշը
Գեղեցիկ հյուսեր աղջիկների համար
Հետաքրքիր փաստեր մարմնի մազերի մասին Մազերի աճի փուլերը տղամարդկանց մոտ
Ինչպես ընտրել կատարյալ վերարկու. ոճաբանի խորհուրդ Հնարավո՞ր է վերարկու կրել